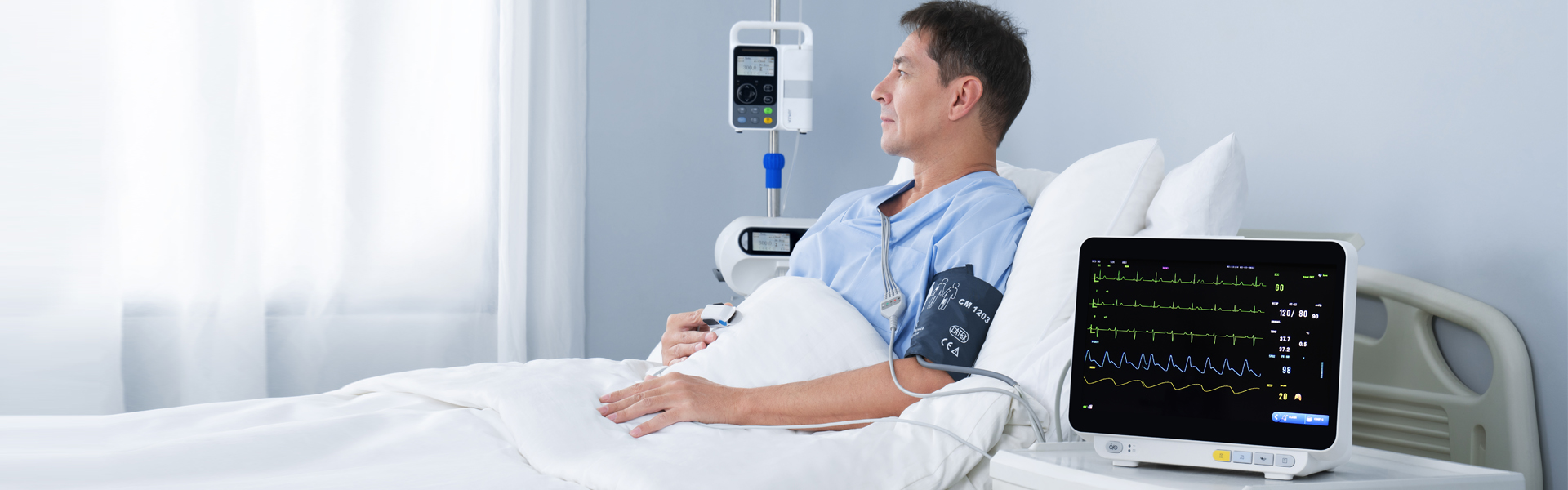
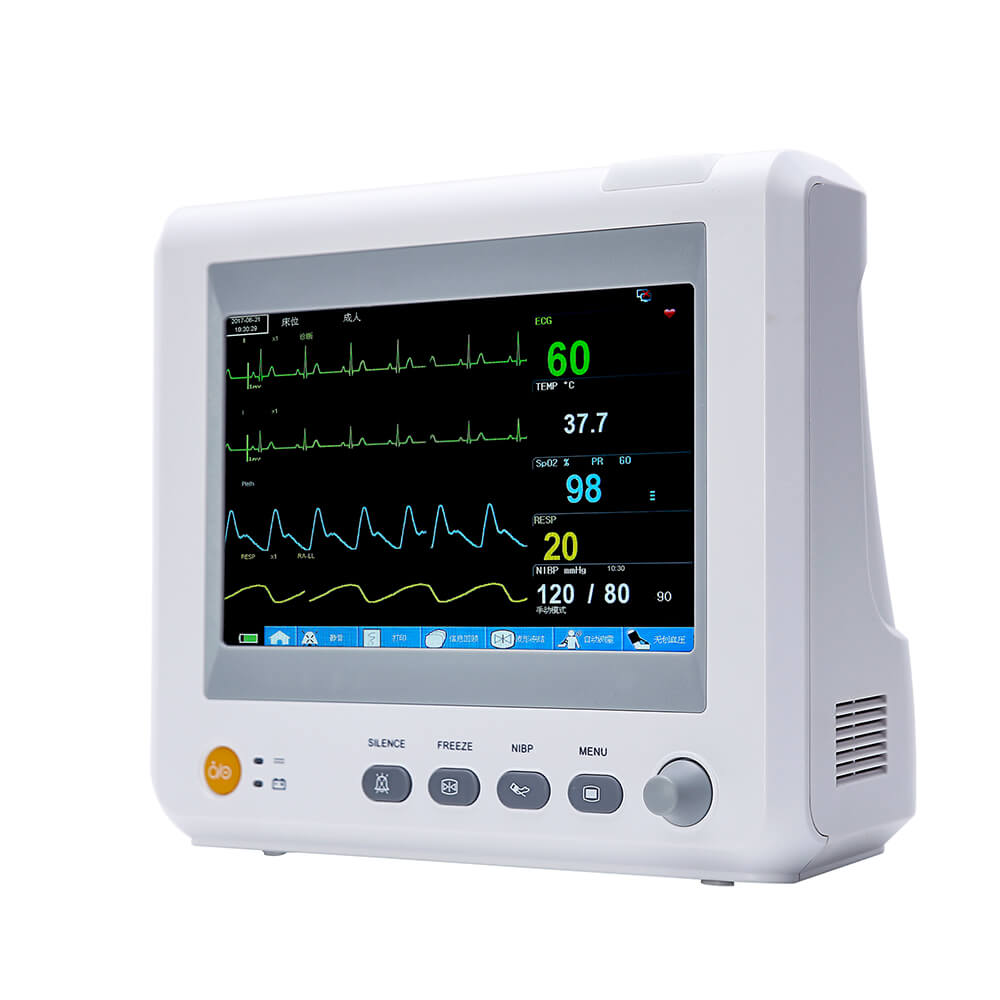
Wieloparametrowy pacjent monitor (klasyfikacja monitorów) może zapewnić informacje kliniczne z pierwszej ręki i różnorodneoznaki życiowe parametry do monitorowania pacjentów i ratowania pacjentów. Azgodnie z wykorzystaniem monitorów w szpitalach, wdowiedzieliśmy się, żeeŻaden oddział kliniczny nie może używać monitora do celów specjalnych. W szczególności nowy operator nie ma zbyt dużej wiedzy na temat monitora, co powoduje wiele problemów w jego obsłudze i uniemożliwia pełne wykorzystanie funkcji urządzenia.Yonker akcjetenstosowanie i zasada działaniawieloparametrowy monitor dla każdego.
Monitor pacjenta może wykryć niektóre ważne parametry życioweznaki Parametry pacjentów w czasie rzeczywistym, w sposób ciągły i przez długi czas, co ma istotne znaczenie kliniczne. Również przenośne, mobilne i montowane w pojazdach urządzenia znacznie zwiększają częstotliwość ich użytkowania. Obecniewieloparametrowy Monitor pacjenta jest stosunkowo powszechny, a jego główne funkcje obejmują EKG, ciśnienie krwi, temperaturę, oddech,SpO2, ETCO2, IBP, rzut serca itp.
1. Podstawowa budowa monitora
Monitor zazwyczaj składa się z modułu fizycznego zawierającego różne czujniki oraz wbudowanego systemu komputerowego. Wszystkie rodzaje sygnałów fizjologicznych są przetwarzane przez czujniki na sygnały elektryczne, a następnie przesyłane do komputera w celu ich wyświetlenia, przechowywania i zarządzania po wstępnym wzmocnieniu. Wielofunkcyjny, kompleksowy monitor parametrów może monitorować EKG, oddech, temperaturę, ciśnienie krwi,SpO2 i inne parametry w tym samym czasie.
Modułowy monitor pacjentaSą one powszechnie stosowane na oddziałach intensywnej terapii. Składają się z oddzielnych, odłączanych modułów parametrów fizjologicznych i monitorów, a w zależności od potrzeb mogą składać się z różnych modułów.
2.The stosowanie i zasada działaniawieloparametrowy monitor
(1) Opieka oddechowa
Większość pomiarów oddechowych wwieloparametrowymonitor pacjentaZastosowano metodę impedancji klatki piersiowej. Ruch klatki piersiowej człowieka podczas oddychania powoduje zmianę oporu ciała, która wynosi 0,1 ω ~ 3 ω, znaną jako impedancja oddechowa.
Monitor zazwyczaj odbiera sygnały zmian impedancji oddechowej na tej samej elektrodzie, wstrzykując bezpieczny prąd o natężeniu od 0,5 do 5 mA przy sinusoidalnej częstotliwości nośnej od 10 do 100 kHz przez dwie elektrody EKG Przewód. Dynamiczny przebieg oddechu można opisać za pomocą zmiany impedancji oddechowej, a parametry częstości oddechów można wyodrębnić.
Ruchy klatki piersiowej i ruchy ciała niezwiązane z oddychaniem powodują zmiany oporu ciała. Gdy częstotliwość takich zmian jest taka sama jak pasmo częstotliwości wzmacniacza kanału oddechowego, monitorowi trudno jest określić, który sygnał oddechowy jest prawidłowy, a który jest sygnałem zakłócającym ruch. W rezultacie pomiary częstości oddechów mogą być niedokładne, gdy pacjent wykonuje intensywne i ciągłe ruchy fizyczne.
(2) Inwazyjne monitorowanie ciśnienia krwi (IBP)
W przypadku niektórych ciężkich operacji monitorowanie ciśnienia krwi w czasie rzeczywistym ma bardzo istotne znaczenie kliniczne, dlatego konieczne jest zastosowanie inwazyjnej technologii monitorowania ciśnienia krwi. Zasada działania jest następująca: najpierw cewnik jest wszczepiany do naczyń krwionośnych w miejscu pomiaru poprzez nakłucie. Zewnętrzny port cewnika jest bezpośrednio połączony z czujnikiem ciśnienia, a do cewnika wstrzykuje się sól fizjologiczną.
Ze względu na funkcję przenoszenia ciśnienia płynu, ciśnienie wewnątrznaczyniowe będzie przekazywane do zewnętrznego czujnika ciśnienia poprzez płyn w cewniku. W ten sposób można uzyskać dynamiczny przebieg zmian ciśnienia w naczyniach krwionośnych. Ciśnienie skurczowe, rozkurczowe i średnie można uzyskać za pomocą specjalnych metod obliczeniowych.
Należy zwrócić uwagę na inwazyjny pomiar ciśnienia krwi: na początku monitorowania urządzenie należy ustawić na zero; podczas monitorowania czujnik ciśnienia powinien zawsze znajdować się na wysokości serca. Aby zapobiec tworzeniu się skrzepów w cewniku, należy go przepłukiwać ciągłymi wstrzyknięciami soli fizjologicznej z heparyną, która może się przesuwać lub wydostawać z cewnika pod wpływem ruchu. Dlatego cewnik należy mocno zamocować i dokładnie sprawdzić, a w razie potrzeby dokonać regulacji.
(3) Monitorowanie temperatury
Termistor o ujemnym współczynniku temperaturowym jest zazwyczaj stosowany jako czujnik temperatury w monitorze. Monitory ogólnego przeznaczenia mierzą jedną temperaturę ciała, a urządzenia wysokiej klasy mierzą dwie temperatury ciała. Sondy do pomiaru temperatury ciała dzielą się również na sondy powierzchni ciała i sondy jam ciała, służące odpowiednio do monitorowania temperatury powierzchni ciała i jam ciała.
Podczas pomiaru operator może umieścić sondę temperatury w dowolnej części ciała pacjenta, w zależności od potrzeb. Ponieważ różne części ciała mają różną temperaturę, temperatura mierzona przez monitor jest wartością temperatury części ciała pacjenta, w którą należy umieścić sondę, która może różnić się od temperatury w ustach lub pod pachą.
WPodczas pomiaru temperatury występuje problem z równowagą termiczną między mierzoną częścią ciała pacjenta a czujnikiem w sondzie, czyli w momencie jej pierwszego umieszczenia, ponieważ czujnik nie osiągnął jeszcze pełnej równowagi termicznej z temperaturą ludzkiego ciała. Dlatego wyświetlana wówczas temperatura nie jest rzeczywistą temperaturą ciała i musi zostać osiągnięta po pewnym czasie, aby osiągnąć równowagę termiczną, zanim rzeczywista temperatura będzie mogła być wiarygodnie odzwierciedlona. Należy również zadbać o prawidłowy kontakt czujnika z powierzchnią ciała. Jeśli między czujnikiem a skórą występuje szczelina, wartość pomiaru może być zaniżona.
(4) Monitorowanie EKG
Aktywność elektrochemiczna „komórek pobudliwych” w mięśniu sercowym powoduje jego pobudzenie elektryczne. Powoduje to mechaniczny skurcz serca. Prąd zamknięty i prąd czynnościowy generowany przez ten proces pobudzenia serca przepływa przez przewodnik objętościowy ciała i rozprzestrzenia się na różne części ciała, powodując zmianę różnicy natężeń prądu między różnymi powierzchniami ciała człowieka.
Elektrokardiogram (EKG) służy do rejestrowania różnicy potencjałów na powierzchni ciała w czasie rzeczywistym, a pojęcie odprowadzenia odnosi się do przebiegu różnicy potencjałów między dwiema lub więcej częściami powierzchni ciała ludzkiego wraz ze zmianą cyklu pracy serca. Najwcześniej zdefiniowane odprowadzenia I, II, III są klinicznie nazywane standardowymi bipolarnymi odprowadzeniami kończynowymi.
Później zdefiniowano jednobiegunowe odprowadzenia kończynowe pod ciśnieniem: aVR, aVL, aVF oraz bezelektrodowe odprowadzenia piersiowe V1, V2, V3, V4, V5, V6, które są obecnie standardowymi odprowadzeniami EKG stosowanymi w praktyce klinicznej. Ponieważ serce jest stereoskopowe, przebieg fali odprowadzenia przedstawia aktywność elektryczną na jednej powierzchni projekcyjnej serca. Te 12 odprowadzeń będzie odzwierciedlać aktywność elektryczną na różnych powierzchniach projekcyjnych serca z 12 kierunków, co umożliwi kompleksową diagnostykę zmian w różnych częściach serca.
Obecnie standardowy aparat EKG używany w praktyce klinicznej mierzy przebieg EKG, a jego elektrody kończynowe są umieszczane na nadgarstku i kostce, podczas gdy elektrody w monitorze EKG są umieszczane w okolicy klatki piersiowej i brzucha pacjenta. Chociaż ich umiejscowienie jest inne, są one równoważne i mają tę samą definicję. Zatem przewodzenie EKG w monitorze odpowiada przewodom w aparacie EKG i mają tę samą biegunowość i przebieg.
Monitory mogą na ogół monitorować 3 lub 6 odprowadzeń, mogą jednocześnie wyświetlać przebieg jednego lub obu odprowadzeń i wyodrębniać parametry tętna poprzez analizę przebiegu. PZaawansowane monitory umożliwiają monitorowanie 12 odprowadzeń i dalszą analizę przebiegu w celu wyodrębnienia odcinków ST i zdarzeń arytmii.
W chwili obecnejEKGprzebieg monitorowania, jego subtelna struktura, zdolność diagnostyczna nie jest zbyt silna, ponieważ celem monitorowania jest głównie monitorowanie rytmu serca pacjenta przez długi czas i w czasie rzeczywistym. AletenEKGWyniki badań maszynowych są mierzone w krótkim czasie, w określonych warunkach. Dlatego szerokość pasma przenoszenia wzmacniaczy obu urządzeń nie jest taka sama. Szerokość pasma przenoszenia aparatu EKG wynosi 0,05–80 Hz, podczas gdy szerokość pasma przenoszenia monitora wynosi zazwyczaj 1–25 Hz. Sygnał EKG jest stosunkowo słaby i łatwo ulega wpływom zakłóceń zewnętrznych, a niektóre rodzaje zakłóceń są niezwykle trudne do pokonania, takie jak:
(a) Zakłócenia ruchu. Ruchy ciała pacjenta powodują zmiany w sygnałach elektrycznych w sercu. Amplituda i częstotliwość tego ruchu, jeśli mieszczą się wEKGszerokość pasma wzmacniacza sprawia, że instrument jest trudny do pokonania.
(b)MInterferencja joelektryczna. Po przyklejeniu mięśni pod elektrodą EKG generowany jest sygnał interferencyjny EMG, który interferuje z sygnałem EKG. Sygnał interferencyjny EMG ma tę samą szerokość pasma co sygnał EKG, więc nie można go po prostu usunąć za pomocą filtra.
(c) Zakłócenia spowodowane przez nóż elektryczny wysokiej częstotliwości. Podczas operacji chirurgicznej lub porażenia prądem elektrycznym o wysokiej częstotliwości amplituda sygnału elektrycznego generowanego przez energię elektryczną dostarczoną do ciała ludzkiego jest znacznie większa niż amplituda sygnału EKG, a składowa częstotliwościowa jest bardzo bogata, co powoduje, że wzmacniacz EKG osiąga stan nasycenia, uniemożliwiając obserwację przebiegu EKG. Prawie wszystkie monitory prądu są bezsilne wobec takich zakłóceń. Dlatego też, element monitora chroniący przed zakłóceniami spowodowanymi przez nóż elektryczny wysokiej częstotliwości wymaga jedynie powrotu monitora do stanu normalnego w ciągu 5 sekund od momentu wycofania noża elektrycznego wysokiej częstotliwości.
(d) Zakłócenia w kontakcie elektrod. Wszelkie zakłócenia na ścieżce sygnału elektrycznego z ciała ludzkiego do wzmacniacza EKG powodują silne zakłócenia, które mogą zaciemnić sygnał EKG, co często jest spowodowane słabym kontaktem elektrod ze skórą. Zapobieganie takim zakłóceniom jest możliwe głównie dzięki stosowaniu odpowiednich metod. Użytkownik powinien dokładnie sprawdzać każdą część urządzenia za każdym razem, a urządzenie powinno być solidnie uziemione, co nie tylko pomaga w walce z zakłóceniami, ale co ważniejsze, chroni bezpieczeństwo pacjentów i operatorów.
5. Nieinwazyjneciśnieniomierz
Ciśnienie krwi odnosi się do ciśnienia krwi na ścianki naczyń krwionośnych. W procesie każdego skurczu i rozkurczu serca zmienia się również ciśnienie przepływu krwi na ścianki naczyń krwionośnych, a ciśnienie w naczyniach tętniczych i żylnych jest różne, a także ciśnienie w naczyniach krwionośnych w różnych częściach ciała. W praktyce klinicznej wartości ciśnienia w odpowiadających okresach skurczowym i rozkurczowym w naczyniach tętniczych na wysokości ramienia człowieka są często wykorzystywane do scharakteryzowania ciśnienia krwi w organizmie człowieka, które nazywane jest odpowiednio ciśnieniem skurczowym (lub nadciśnieniem) i ciśnieniem rozkurczowym (lub niedociśnieniem).
Ciśnienie tętnicze krwi w organizmie jest zmiennym parametrem fizjologicznym. Ma ono wiele wspólnego ze stanem psychicznym, emocjonalnym oraz postawą i pozycją człowieka w momencie pomiaru. Tętno przyspiesza, ciśnienie rozkurczowe rośnie, tętno zwalnia, a ciśnienie rozkurczowe spada. Wraz ze wzrostem liczby uderzeń serca, ciśnienie skurczowe z pewnością rośnie. Można powiedzieć, że ciśnienie tętnicze krwi w każdym cyklu pracy serca nie będzie jednakowe.
Metoda wibracyjna jest nową metodą nieinwazyjnego pomiaru ciśnienia tętniczego krwi, opracowaną w latach 70. XX wieku,i jegoZasada działania polega na napompowaniu mankietu do określonego ciśnienia, gdy tętnicze naczynia krwionośne są całkowicie ściśnięte i blokują przepływ krwi tętniczej, a następnie wraz ze zmniejszeniem ciśnienia w mankiecie tętnicze naczynia krwionośne będą wykazywać proces zmiany z całkowitego zablokowania → stopniowego otwierania → pełnego otwarcia.
W tym procesie, ponieważ tętno ściany naczynia tętniczego wytwarza fale oscylacji gazu w gazie w mankiecie, ta fala oscylacji ma określony związek ze skurczowym ciśnieniem krwi tętniczej, ciśnieniem rozkurczowym i ciśnieniem średnim, a ciśnienie skurczowe, średnie i rozkurczowe w miejscu pomiaru można uzyskać poprzez pomiar, rejestrowanie i analizę fal drgań ciśnienia w mankiecie podczas procesu spuszczania powietrza.
Założeniem metody wibracyjnej jest znalezienie regularnego tętna ciśnienia tętniczego. IPodczas samego pomiaru, z powodu ruchu pacjenta lub zakłóceń zewnętrznych mających wpływ na zmianę ciśnienia w mankiecie, przyrząd nie będzie w stanie wykryć regularnych wahań ciśnienia tętniczego, co może prowadzić do błędnego pomiaru.
Obecnie niektóre monitory ciśnienia krwi wykorzystują środki antyzakłóceniowe, takie jak metoda „drabinowego spuszczania powietrza”, która automatycznie określa zakłócenia i prawidłowe tętno tętnicze, zapewniając pewien stopień ochrony przed zakłóceniami. Jeśli jednak zakłócenia są zbyt silne lub trwają zbyt długo, te środki antyzakłóceniowe nie są w stanie nic z tym zrobić. Dlatego w procesie nieinwazyjnego pomiaru ciśnienia krwi należy zadbać o zapewnienie prawidłowych warunków pomiaru, a także zwrócić uwagę na dobór rozmiaru mankietu, jego umiejscowienie i szczelność.
6. Monitorowanie saturacji tlenem tętniczym (SpO2)
Tlen jest substancją niezbędną w procesach życiowych. Aktywne cząsteczki tlenu we krwi są transportowane do tkanek w całym organizmie poprzez wiązanie się z hemoglobiną (Hb), tworząc utlenowaną hemoglobinę (HbO2). Parametrem określającym zawartość utlenowanej hemoglobiny we krwi jest saturacja tlenem.
Pomiar nieinwazyjnego saturacji tlenem tętniczej opiera się na charakterystyce absorpcji hemoglobiny i utlenowanej hemoglobiny we krwi, przy użyciu dwóch różnych długości fal światła czerwonego (660 nm) i światła podczerwonego (940 nm) przez tkankę, a następnie przekształcanych na sygnały elektryczne przez odbiornik fotoelektryczny, przy jednoczesnym wykorzystaniu innych składników tkanki, takich jak: skóra, kości, mięśnie, krew żylna itp. Sygnał absorpcji jest stały, a jedynie sygnał absorpcji HbO2 i Hb w tętnicy jest cyklicznie zmieniany wraz z pulsem, który jest uzyskiwany przez przetworzenie otrzymanego sygnału.
Jak widać, ta metoda pozwala jedynie na pomiar wysycenia tlenem krwi tętniczej, a warunkiem koniecznym do pomiaru jest pulsujący przepływ krwi tętniczej. Klinicznie czujnik umieszcza się w tkankach o przepływie krwi tętniczej i grubości tkanki, która nie jest gruba, takich jak palce u rąk i nóg, płatki uszu i inne części ciała. Jednakże, jeśli w mierzonej części występuje gwałtowny ruch, wpłynie to na wydobycie tego regularnego sygnału pulsacji i pomiar nie będzie możliwy.
W przypadku znacznego osłabienia krążenia obwodowego u pacjenta, może to prowadzić do spadku przepływu krwi tętniczej w miejscu pomiaru, co skutkuje niedokładnością pomiaru. W przypadku niskiej temperatury ciała pacjenta z dużą utratą krwi, silne światło padające na sondę może spowodować odchylenie działania fotoelektrycznego odbiornika od normy, co z kolei może skutkować niedokładnością pomiaru. Dlatego należy unikać silnego światła podczas pomiaru.
7. Monitorowanie dwutlenku węgla w drogach oddechowych (PetCO2)
Dwutlenek węgla w wydychanym powietrzu jest ważnym wskaźnikiem monitorowania pacjentów znieczulanych oraz pacjentów z chorobami układu oddechowego i metabolicznymi. Pomiar CO2 odbywa się głównie metodą absorpcji w podczerwieni. Oznacza to, że różne stężenia CO2 absorbują różny stopień specyficznego promieniowania podczerwonego. Istnieją dwa rodzaje monitorowania CO2: główny i boczny.
W typie głównym czujnik gazu jest umieszczany bezpośrednio w przewodzie oddechowym pacjenta. Konwersja stężenia CO2 w gazie oddechowym odbywa się bezpośrednio, a następnie sygnał elektryczny jest przesyłany do monitora w celu analizy i przetworzenia w celu uzyskania parametrów PetCO2. Czujnik optyczny z przepływem bocznym jest umieszczany w monitorze, a próbka gazu oddechowego pacjenta jest pobierana w czasie rzeczywistym przez rurkę do pobierania próbek gazu i przesyłana do monitora w celu analizy stężenia CO2.
Podczas monitorowania CO2 należy zwrócić uwagę na następujące kwestie: Ponieważ czujnik CO2 jest czujnikiem optycznym, podczas użytkowania należy zachować ostrożność, aby uniknąć poważnego zanieczyszczenia czujnika, takiego jak wydzieliny pacjenta. Monitory CO2 strumienia bocznego są zazwyczaj wyposażone w separator gaz-woda w celu usunięcia wilgoci z gazu oddechowego. Zawsze należy sprawdzać, czy separator gaz-woda działa prawidłowo. W przeciwnym razie wilgoć w gazie wpłynie na dokładność pomiaru.
Pomiar różnych parametrów ma pewne wady, które trudno przezwyciężyć. Chociaż monitory te charakteryzują się wysokim poziomem inteligencji, nie mogą one obecnie całkowicie zastąpić człowieka, a do ich prawidłowej analizy, oceny i obsługi nadal potrzebni są operatorzy. Operacja musi być ostrożna, a wyniki pomiarów – poprawna.
Czas publikacji: 10 czerwca 2022 r.